Unos 360.000 niños serán inmunizados en Malawi, Ghana y Kenia para probar la eficacia de un fármaco que podría salvar decenas de miles de vidas
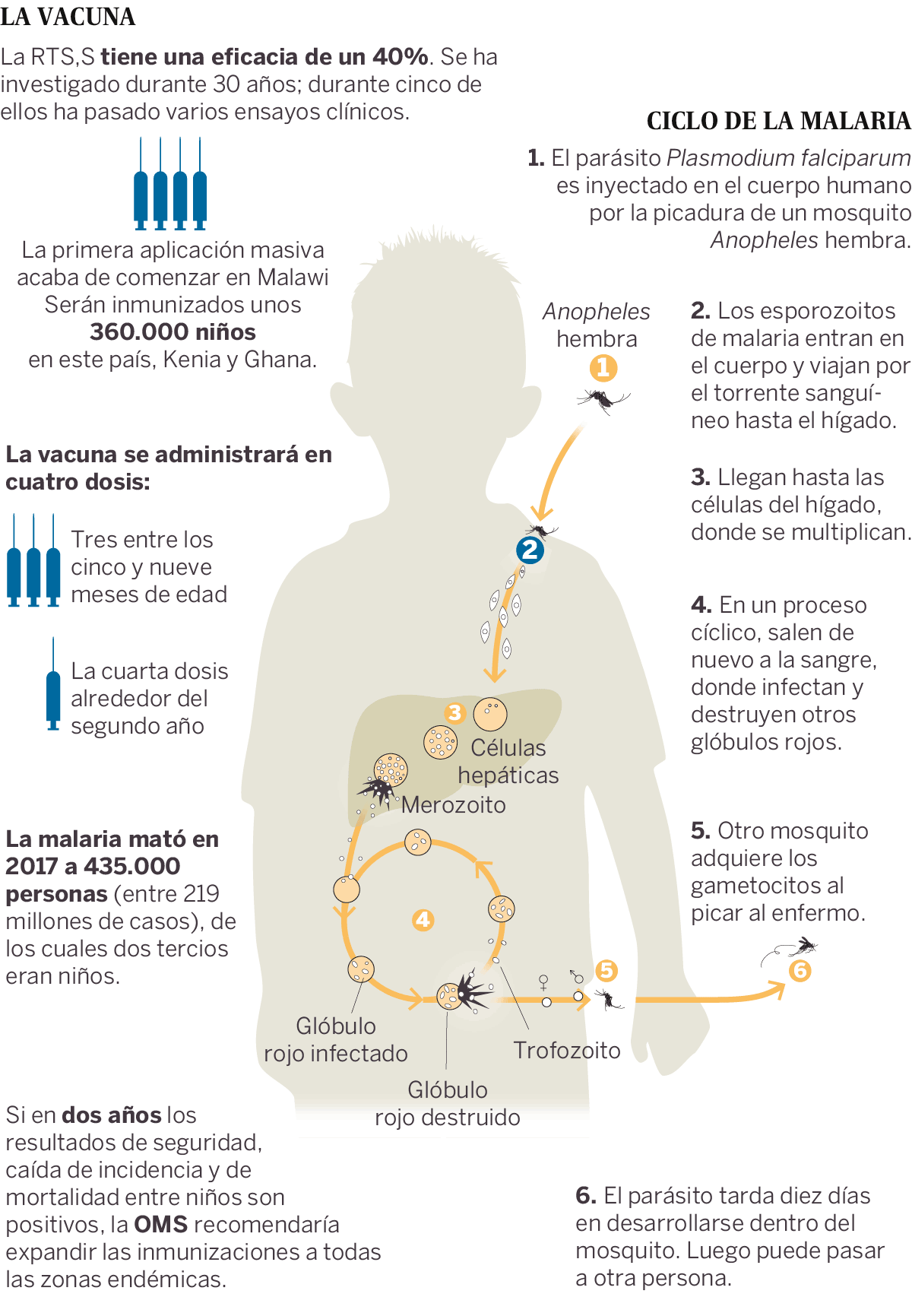
La primera vacuna contra la malaria ha comenzado a aplicarse a gran escala. Han sido más de 30 años de investigaciones y cinco de ensayos clínicos en los que se ha probado su inocuidad y su efectividad; en 2015 se dio el visto bueno a un programa piloto y desde entonces se ha evaluado dónde, cómo y cuándo realizarlo. Serán inmunizados unos 360.000 niños, empezando ahora por Malawi y durante los próximos meses en Ghana y Kenia. «Es uno de los principales asesinos de los niños africanos. Hoy es un día histórico en la lucha contra la malaria», ha celebrado Pedro Alonso, director del Programa Mundial de la Malaria de la Organización Mundial de la Salud (OMS).
La vacuna, de nombre RTS,S, tiene una eficacia limitada, de aproximadamente un 40%, mucho menor que las de otras enfermedades para las que se utilizan estos medicamentos, como las más frecuentes del calendario en España: la efectividad de la triple vírica, por ejemplo, supera el 90%. Sin embargo, es la mejor que se ha encontrado hasta la fecha contra el plasmodium, un parásito que llega a la sangre humana a través de la picadura de los mosquitos, invade los glóbulos rojos, se reproduce y causa alta fiebre, el síntoma más típico del paludismo. Aunque en la gran mayoría de los casos no es mortal, en 2017 mató a 435.000 personas (entre 219 millones de casos), de las cuales dos tercios eran menores de cinco años. Este es el motivo por el que los niños son la diana del fármaco, que podría salvar decenas de miles de vidas cada año.
LA PRIMERA VACUNA CONTRA EL PALUDISMO
La Organización Mundial de la Salud (OMS), que lidera este lanzamiento junto a los ministerios de salud de los países implicados, pretende generar la evidencia suficiente para, en su caso, ampliar el uso de la RTS,S. Se analizarán las reducciones en las muertes infantiles, la aceptación de la vacuna, hasta qué punto se consigue administrar las cuatro dosis necesarias a los pequeños y se comprobará la seguridad de la vacuna en el contexto del uso rutinario.
De tener éxito este programa, la inmunización sería una importante nueva herramienta, que se sumaría a otras que dieron unos espectaculares resultados durante los primeros tres lustros de este siglo: el uso rutinario de mosquiteros tratados con insecticida, la fumigación en interiores, y el impulso al diagnóstico y tratamiento. Todo consiguió reducir las muertes en un 60% y salvar más de seis millones de vidas, según calcula la OMS. Sin embargo, en los tres últimos años estas mejoras se han estancado. Los recursos insuficientes han frenado la reducción de muertes. Este nuevo fármaco puede ser un importante aliado para seguir mejorando las cifras.
La malaria mató en 2017 a 435.000 personas (entre 219 millones de casos), de las cuales dos tercios eran menores de cinco años
El parásito tiene un ciclo vital muy complejo, mucho más que el de un virus o una bacteria. Desde que entran al organismo con la picadura del mosquito hasta que invaden los glóbulos rojos pasan por muchas etapas. Por eso las vacunas que se están diseñando se dirigen a una fase concreta de ese proceso evolutivo. La RTS,S apunta, concretamente, a la fase preeritrocítica, es decir, cuando el plasmodium entra al organismo. «La vacuna está basada en una proteína de las miles que tiene el parásito. Se trata de una proteína que recubre el esporozoito cuando el mosquito pica. Lo que haces es dar una parte del parásito con un adyuvante [una sustancia que se añade a una vacuna para potenciar la respuesta inmunológica frente a un antígeno] para que cuando el mosquito pique y llegue el parásito, el sistema inmune lo reconozca y lo ataque», explica Carlota Dobaño, jefa del grupo de inmunología de la malaria en el Instituto de Salud Global de Barcelona, un centro impulsado por La Caixa. La investigadora es la encargada de coordinar los estudios de inmunología de la vacuna RTS,S.
“La entrega de la primera vacuna contra la malaria del mundo ayudará a reducir la carga de uno de los desafíos de salud más apremiantes del mundo. Esta novedosa herramienta es el resultado de que los empleados de GSK colaboran con sus socios, aplicando lo último en ciencia de vacunas para contribuir a la lucha contra la malaria. Esperamos ver los resultados de la prueba piloto y, en paralelo, estamos trabajando con la OMS y PATH para garantizar el impacto de salud global sostenido de la vacuna en el futuro”, asegura en un comunicado Thomas Breuer, director de la rama de vacunas de GSK, la farmacéutica que desarrolla el fármaco y que ha donado 10 millones de unidades para este despliegue.
La vacuna se dispensará en cuatro dosis a niños menores de dos años: las primeras tres dosis entre los cinco y los nueve meses, y la última, alrededor del segundo cumpleaños. «Esperamos que durante los próximos dos años, generemos suficiente información para hacer una verdadera evaluación de estos programas pilotos para proporcionar nuestras recomendaciones sobre su uso», ha dicho Alonso.
Según los estudios previos, explica Dobaño, en los menores de entre cinco y 17 meses fue donde se registró mayor eficacia. Los países participantes (Malawi, Ghana y Kenia) fueron seleccionados por la OMS por cumplir una serie de criterios como que sus respectivos ministerios de salud podían garantizar que las vacunas llegasen a todos los niños de esa edad, la buena cobertura de otras medidas de control y prevención (como las mosquiteras o la fumigación en las casas) y la capacidad de estos ministerios para evaluar posteriormente la implementación de la prueba piloto.
Con todo, y en paralelo a la prueba piloto, las investigaciones siguen en marcha para determinar por qué la vacuna solo funciona en el 40% de los casos. «Nos centramos en factores ambientales e inmunológicos de la persona. Por ejemplo, su estatus inmunológico cuando recibe la vacuna porque sabemos que si el niño, aunque sea muy pequeño, ya ha estado expuesto a la malaria, por él o por los anticuerpos de la madre, responderá peor a la vacuna. También vemos qué anticuerpos genera la persona cuando la vacunamos porque pueden ser de varios tipos y no todos de la misma calidad. Y también miramos la exposición a la malaria cuando está dentro del útero y cómo puede influir», explica Dobaño.
Fuente: https://elpais.com/sociedad/2019/04/23/actualidad/1556023585_059512.html
